概要(まずここだけ)
-
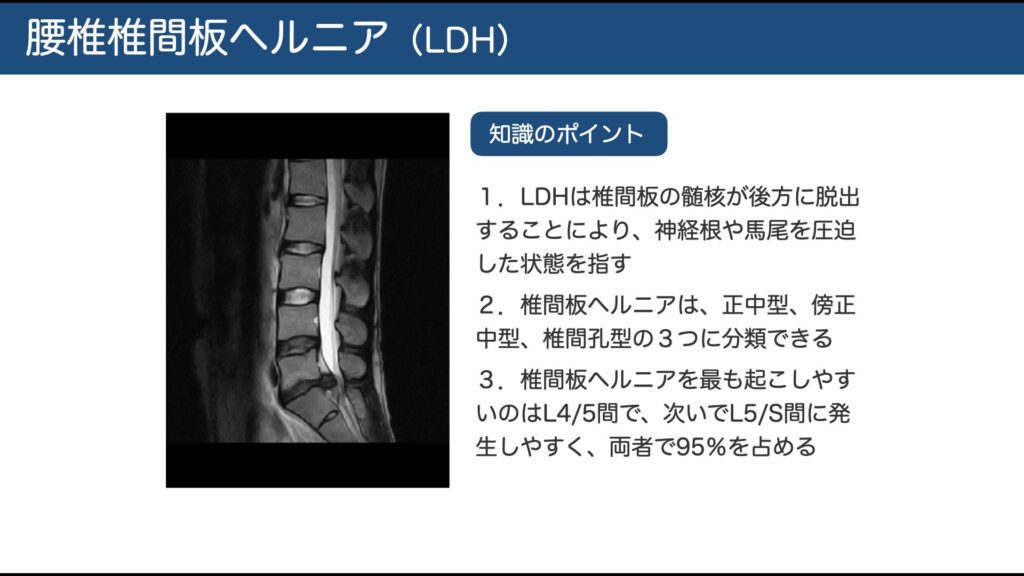
LDH=腰椎椎間板ヘルニア:髄核/線維輪が後方(主に後外側)へ膨隆・脱出し、神経根や馬尾を圧迫して症状が出る状態。
-
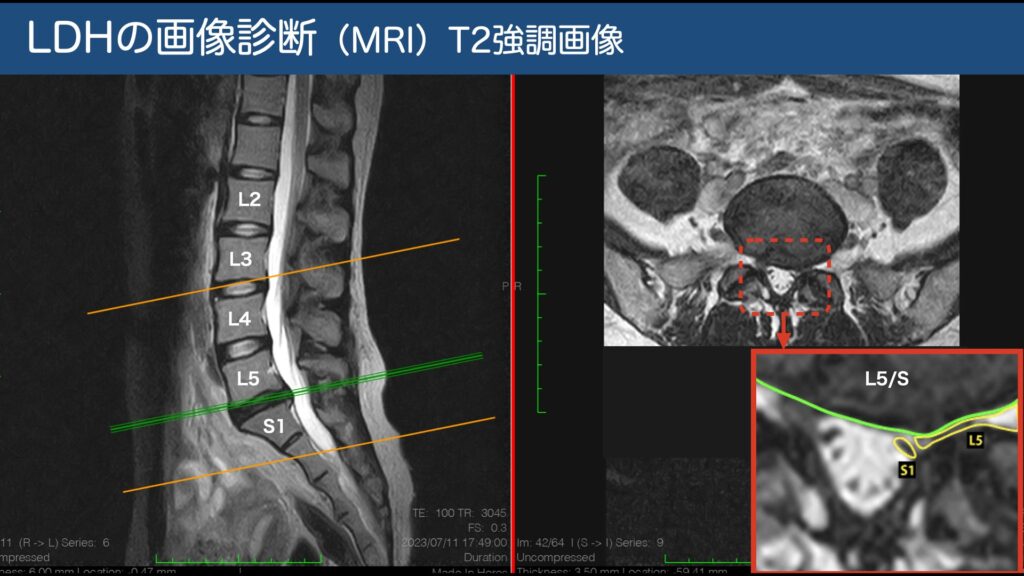
好発:20–40代、男性多め(約2:1)。発生部位は L4/5 と L5/S1 が約95%。
-
症状の中核:殿部~下肢の放散痛・しびれ・筋力低下。咳/くしゃみ/いきみで悪化しやすい。
-
解剖の要点:L2で脊髄は終了し、以降は馬尾(末梢神経)。したがって腰椎ヘルニアの多くは末梢性麻痺パターン(筋緊張↓、腱反射↓)。
-
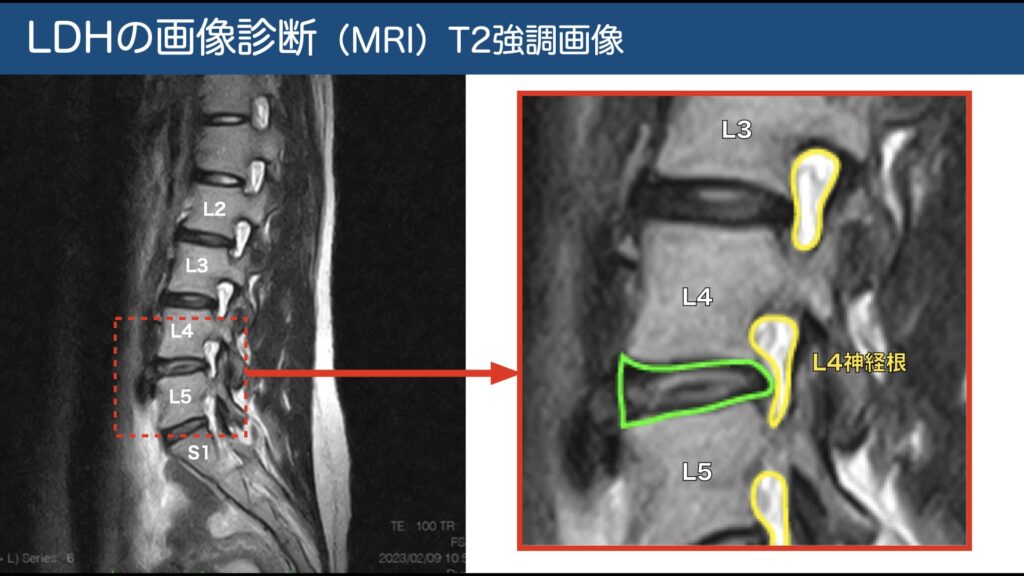
画像解釈の落とし穴:無症候の膨隆・ヘルニア所見は珍しくない。画像と神経学的所見の一致が診療の軸。
なぜ後方に起こる?
-
前縦靱帯が前方を広く補強、一方で後方は構造的に弱いため、圧は後外側へ逃げやすい(後縦靱帯の脇=後外側)。
椎間板と馬尾のメモ
-
椎間板は荷重を分散する“クッション”。退行性変化や内圧上昇で後方へ膨隆/脱出。
-
中枢性麻痺(脊髄障害):筋緊張↑、腱反射↑、病的反射+、筋萎縮は乏しい。
-
末梢性麻痺(神経根/馬尾):筋緊張↓、腱反射↓、筋萎縮+、線維束攣縮+。
-
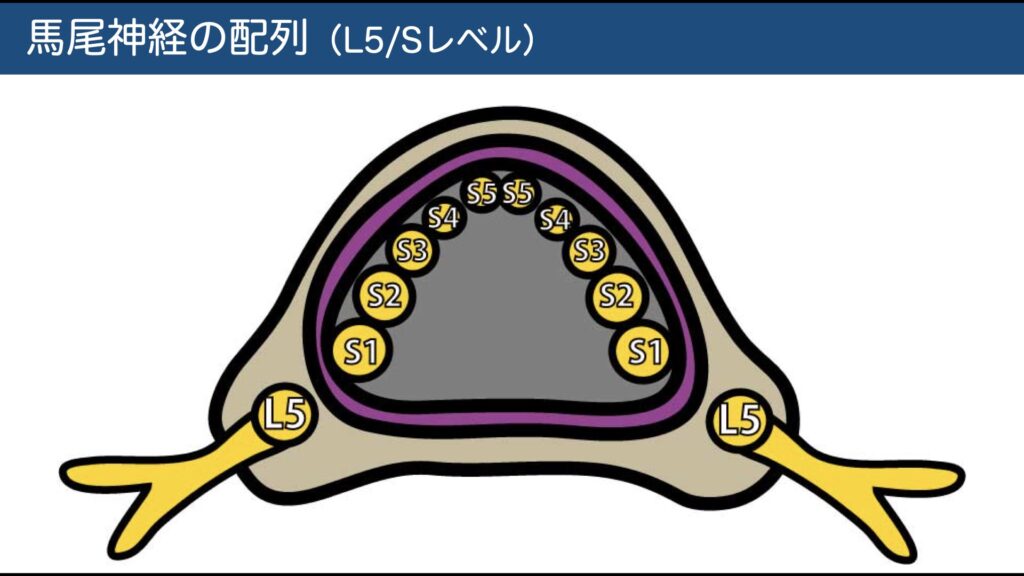
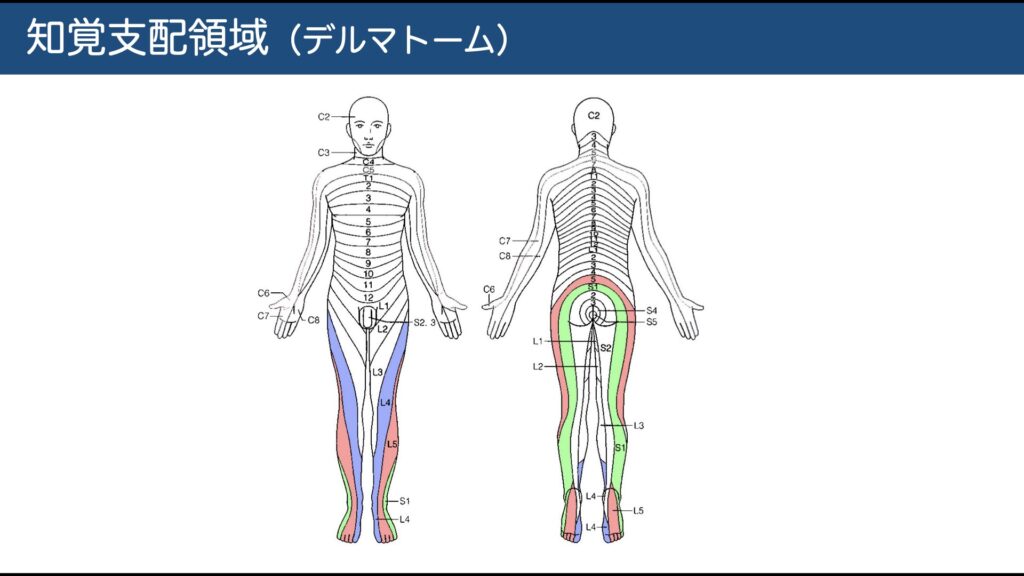
馬尾の配列:前外側ほど上位根、後内側ほど下位根が並ぶ → L5/S1レベルの後外側圧迫でまずS1が巻き込まれやすい理屈。
原因と悪化させる姿勢
-
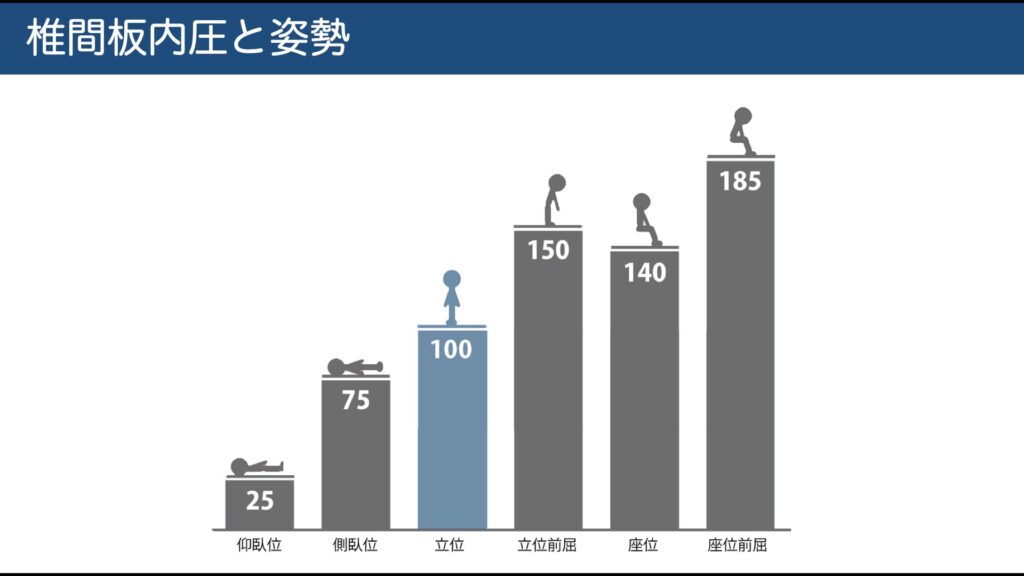
椎間板内圧↑(中腰・前屈座位・不良デスクワーク)で線維輪が損耗し、髄核が後方へ。
-
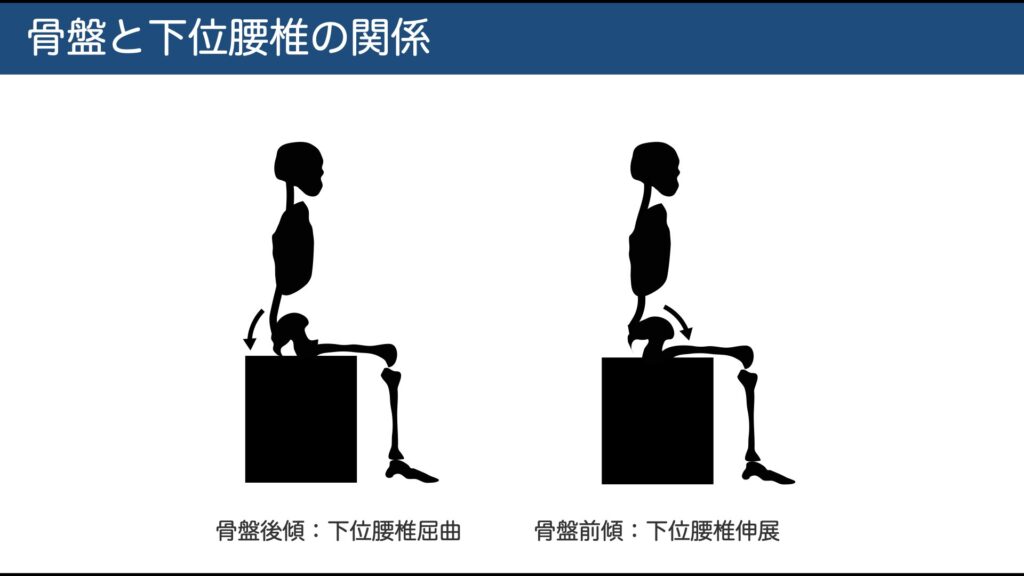
予防には前弯保持と股関節主導の屈曲(腰から曲げない)を習慣化。
好発部位と“画像の常識”
-
L4/5・L5/S1が95%。
-
外側型では上位神経根が障害(例:L4/5外側→L4)。
-
無痛の膨隆/線維輪断裂/脊髄形態変化は40代で相当数見られる。症状と一致しなければ原因と断定しない。
神経根レベル別の目安
型で変わる:症状と戦略
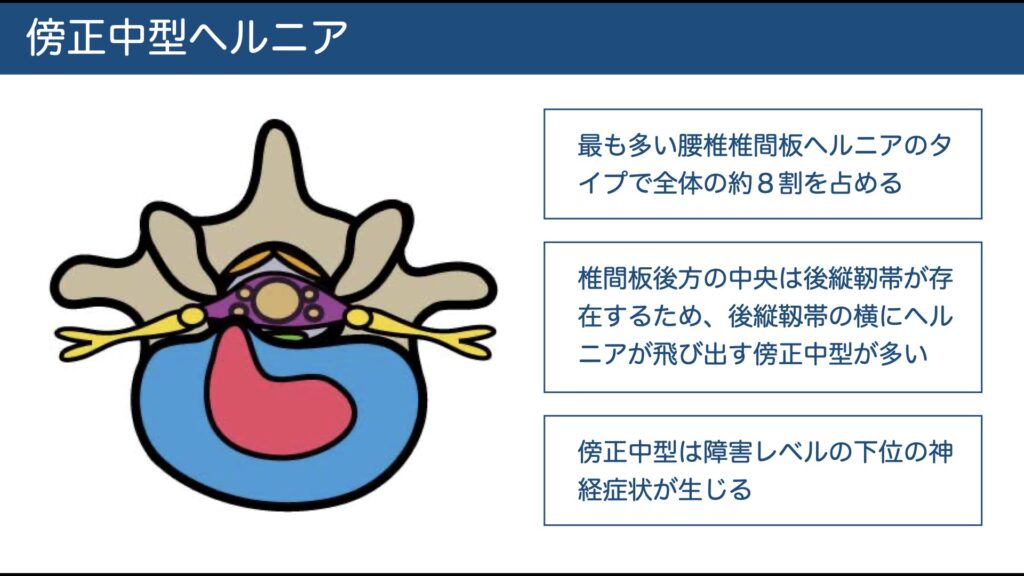
① 傍正中(後外側)型:最頻(約8割)
-
L4/5→L5、L5/S1→S1 を圧迫しやすい。
-
後方に“逃げ”があり、激痛よりも持続姿勢で悪化しやすい。
-
多くは屈曲で増悪・伸展で軽減 → 伸展バイアス(後述)をまず検討。
② 正中型(後縦靱帯と一体で膨隆)
-
脊柱管狭窄があると馬尾障害を合併しうる。
-
線維輪主体で吸収されにくい傾向。膀胱直腸障害があれば早期手術。
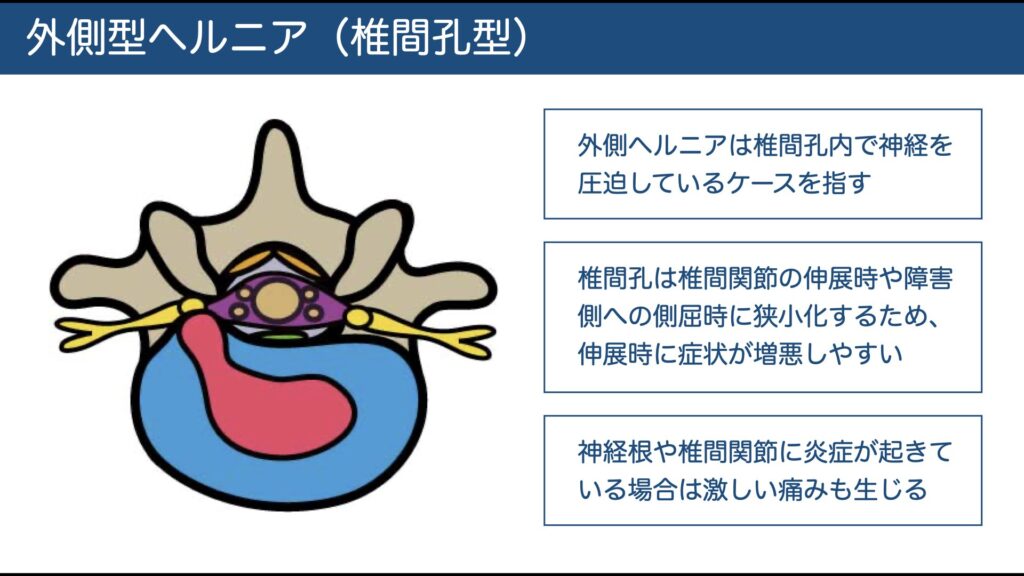
③ 椎間孔内・外側型(フォラミナル)
-
骨性トンネルで強く絞扼→疼痛が強烈。
-
L4/5外側→L4、L5/S1外側→L5が典型。
-
伸展・同側側屈で悪化しやすい → 屈曲/対側側屈で鎮痛を図ることが多い。
-
脱出片は吸収されやすいが、痛みが強く手術希望が多い。
④ 椎間孔外外側型(遠位外側)
-
絞扼が相対的に弱く症状は軽め。L5/S1ならL5障害が目安。
⑤ 椎体内型(シュモール結節)
-
椎体終板裂隙から椎体内へ突出。神経症状なしの腰痛優位。
-
座位や前屈で増悪。MRIで把握しやすい。
レッドフラッグ(即受診/紹介)
-
膀胱直腸障害、鞍部感覚鈍麻(馬尾症候群)
-
進行性・著明な筋力低下、発熱/悪寒を伴う背部痛、夜間安静時痛の増悪 等
保存療法:型に合わせて“バイアス”を選ぶ
医師の診断・指示を前提に、理学療法の処方を最適化。
共通
-
痛みのセントラライゼーション(末梢痛が近位化)を指標に運動選択。
-
NSAIDs等の疼痛管理、短期のコルセット、炎症期はクーリング。
-
体幹(腹横筋・多裂)と股関節伸展/外旋筋の活性化で“腰から曲げる”代償を抑制。
-
歩行やエアロの低負荷有酸素は早期から可。
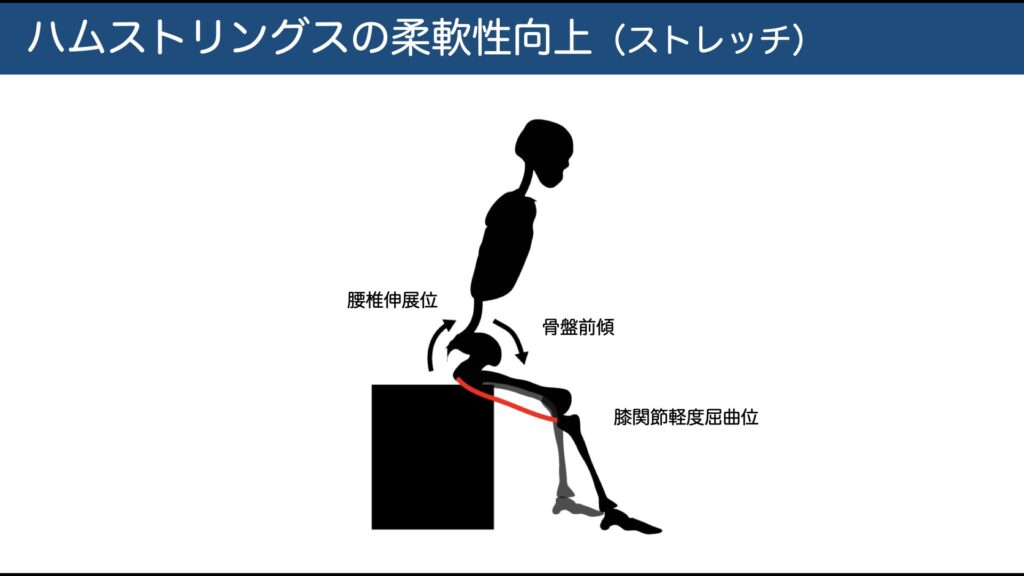
伸展バイアス(主に傍正中型)
-
**腹臥位 → うつ伏せ肘立て(on elbows) → うつ伏せ腕伸展(on hands)**へ段階的に。
-
末梢痛が弱まる/近位化するなら自宅で1日数セット反復。
-
※外側/孔内型で増悪することがある→その場合中止し別バイアスへ。
屈曲/側屈バイアス(主に外側/孔内型)
-
屈曲・対側側屈で神経根テンションを逃がす。
-
早期は伸展を控えめにし、痛みの緩解を優先。
-
神経ダイナミクスはスライダーから開始(痛み誘発は回避)。
姿勢・動作再学習
-
立位は足底やや前方へ荷重し腰椎前弯を保持。
-
前屈は股関節主導(ヒンジ動作)で、腰椎の屈曲を最小限に。
自然経過と手術
-
多くは数週~数か月で自然軽快(脱出片は炎症・貪食で縮小/吸収)。
-
適応の目安:馬尾症候群、進行性筋力低下、難治疼痛、十分な保存(6–12週)で改善乏しい。
-
短期効果は手術が優位だが、長期成績/復職率は大差なしという報告が多い。
よくある質問(Q&A)
Q1. 画像でヘルニアがあっても痛くない人がいるのは?
A. 無症候ヘルニアは珍しくありません。症状と神経学的所見の一致が診断の決め手です。
Q2. 伸展体操で悪化します。続ける?
A. **続けません。**外側/孔内型の可能性。屈曲/側屈バイアスへ切替え、痛みのセントラライゼーションを指標に。
Q3. どれくらいで良くなる?
A. 多くは数週〜数か月。脱出片は数か月で縮小することが多いです。
Q4. 再発を防ぐには?
A. 前弯保持・股関節主導・体幹/股関節筋の再学習、長時間前屈座位の回避、適正体重の維持。
Q5. 腰痛そのものもヘルニアが原因?
A. 神経根圧迫だけでは腰痛は主症状になりにくいが、椎間板性腰痛や神経根炎、筋防御などで腰痛を合併し得ます。
最終更新:2025-10-05